الفحوصات
ما هي طرق الفحص الموجودة؟
بشكل أساسي، يجب التمييز بين فحصين وراثيين.
الفحص الجيني التشخيصي
الفحوصات الجينية التشخيصية هي فحوصات يتم إجراؤها على شخص مصاب بالمرض بالفعل. الهدف هنا هو معرفة سبب المرض في الحمض النووي/المادة الجينية. يجوز لأي طبيب أن يطلب مثل هذا الفحص. يمكن إجراء الاستشارة الوراثية قبل إجراء فحص تشخيصي، لكنها ليست إلزامية. ومع ذلك، فإن الموافقة مطلوبة على أية حال.
الفحص الجيني التنبؤي
الفحص الجيني التنبؤي هو فحص جيني يتم إجراؤه على الأشخاص الأصحاء (سريريًا). عادةً ما يكون هناك اشتباه في أن الشخص، الذي يتم فحصه، يعاني من مرض أو يمكن أن يحمل تغييرات في المادة الجينية؛ لأنه قد تم إثبات ذلك بالفعل لأفراد آخرين في الأسرة. الهدف هو توضيح ما إذا كان التغيير موروثًا أم لا. باستخدام هذه المعلومات، يمكن تقييم خطر الإصابة بالمرض أثناء الحياة بشكل أكثر دقة. لا يجوز إجراء مثل هذا الفحص إلا من قِبل متخصصين في علم الوراثة البشرية أو أطباء آخرين ذوي مؤهلات خاصة. الاستشارة الوراثية ضرورية قبل إجراء الفحص التنبؤي.
الحق في عدم المعرفة
يوجد في الطب وعلم الوراثة البشرية ما يُسمى “بالحق في عدم المعرفة”: يمكنك أن تقرر بنفسك المعلومات والنتائج التي تريد الحصول عليها وأيها لا تريد. لا يوجد أي التزام بإجراء الفحص ويمكنك اتخاذ قرار بعدم إجراء الفحص الجيني في أي وقت وعدم توضيح المخاطر الجينية. بالإضافة إلى ذلك، حتى بعد بدء الفحص، يمكنك اختيار عدم معرفة النتائج. يمكن أيضًا التراجع عن الموافقة على الفحص الجيني في أي وقت.
طرق الفحص
هناك مجموعة متنوعة من طرق الفحص الجيني.
عادةً ما يتم أخذ عينة دم طبيعية، كما يفعل طبيب الأسرة. في حالات استثنائية، يمكن أيضًا فحص خلايا الغشاء المخاطي للفم. ولهذا الغرض، يتم مسح داخل الفم بواسطة نوع من الأعواد القطنية.
فحوصات عدد النُسخ
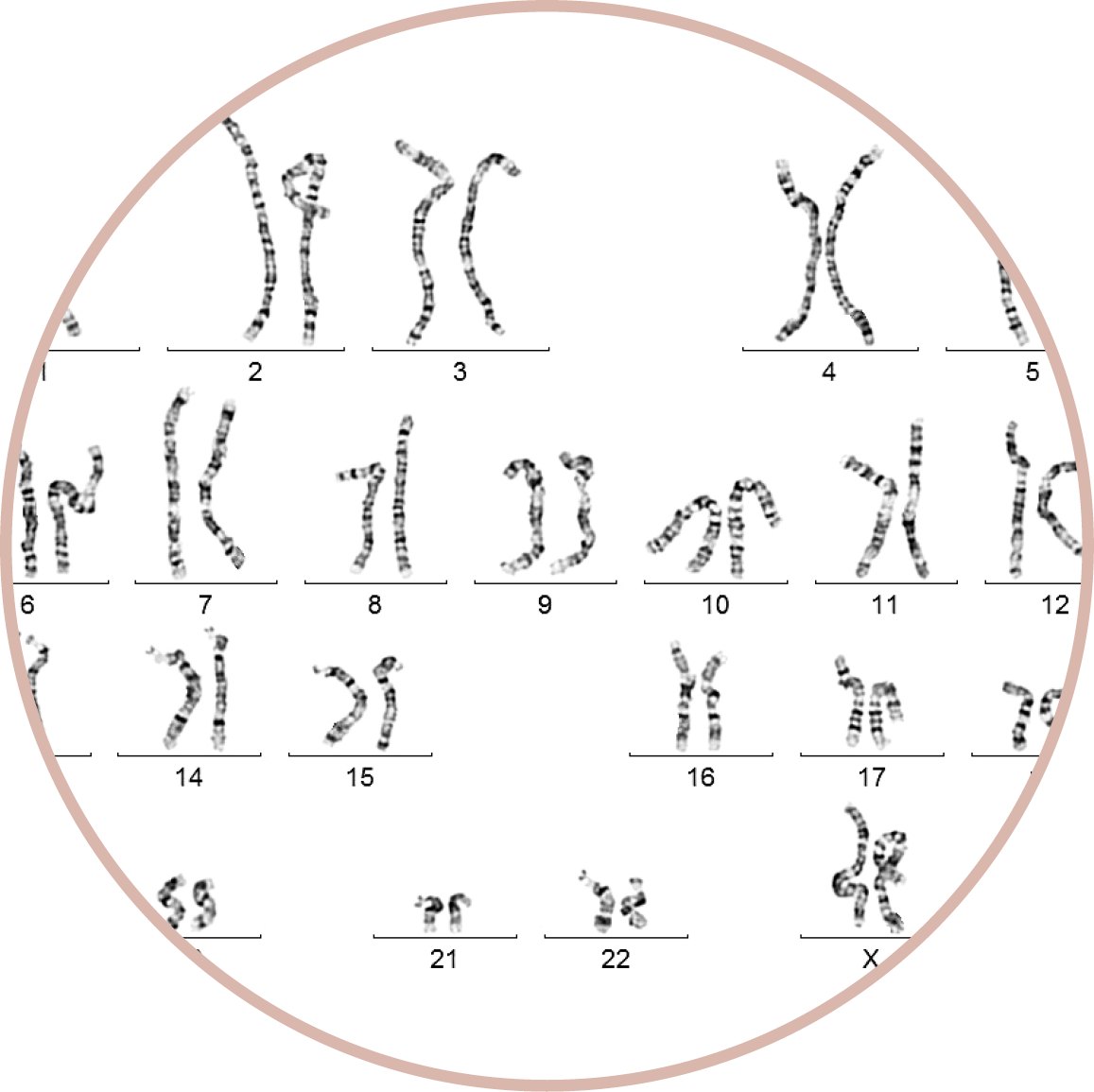
تحليل الكروموسوم “الطبيعي”
وفقًا للمسألة أو التشخيص المشتبه به، يمكن فحص الكروموسومات الكاملة (= “كتب” من مقاطع الفيديو) ومعرفة ما إذا كانت هناك أية أشياء ملفتة للنظر بشكل كبير. فبذلك يمكن مثلاً تحديد ما إذا كانت هناك ثلاث نسخ من الكروموسوم بدلاً من نسختين، كما هو الحال مع التثلث الصبغي 21 (متلازمة داون، الكتاب رقم 21 ثلاث مرات). بالإضافة إلى ذلك، يمكن من خلال تحليل الكروموسوم هذا معرفة ظهور العديد من الفصول مرتين في كتاب أو أن العديد من الفصول ناقصة؛ لأن الكتاب يكون أكثر سمكًا أو أرق مما ينبغي أن يكون عليه. هذا ما يبدو عليه تحليل الكروموسوم “الطبيعي”، والذي يتم إجراؤه منذ عقود. تُعرف طريقة الفحص هذه أيضًا باسم مُخطط “الكاريوغرام”.
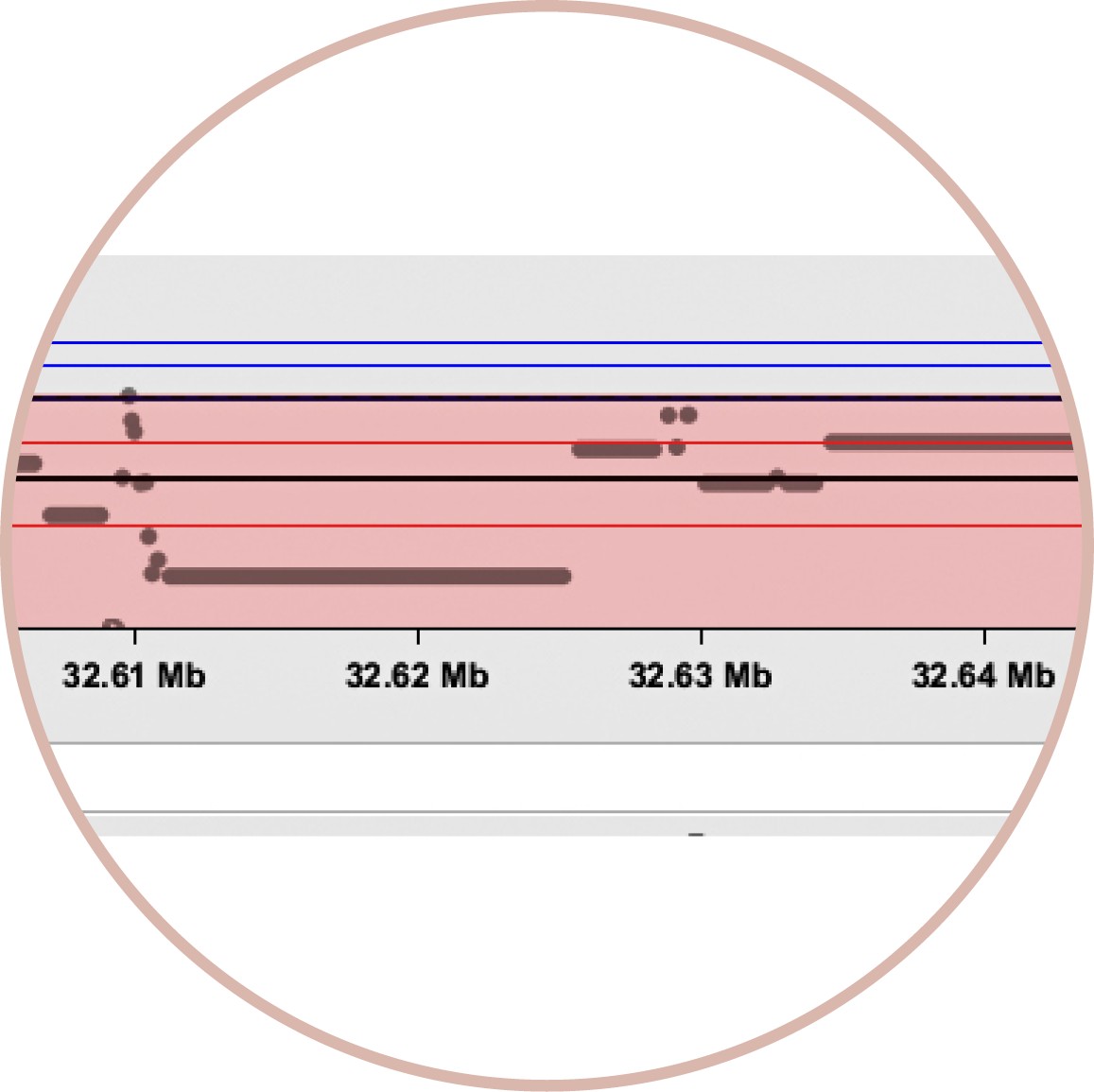
مصفوفة CGH
هناك أيضًا مصفوفة CGH (تهجين جينومي مقارن قائم على المصفوفة)، وهي طريقة أخرى يمكن استخدامها لاكتشاف التغيرات في عدد النسخ. لذلك لا يوجد هنا كتاب كامل ناقص، ولا يوجد كتاب كامل يظهر مرتين، كما هو الحال عند إجراء تحليل الكروموسومات الطبيعي، بل هناك عدة فصول/تعليمات بناء ناقصة في الكتاب.
فحص MLPA
في بعض الأحيان، تكون هناك جينات معينة فقط (= تعليمات بناء/فصول) موجودة في نسخ كثيرة جدًا أو قليلة جدًا، لكن عدد الكروموسومات كما هو دون تغيير. وهذا مشابه لكتاب فيه على سبيل المثال فصول ناقصة أو نسخ مكررة مرتين وثلاث مرات. في هذه الحالة هناك أيضًا خيارات فحص خاصة مثل MLPA (تضخيم مسبار يعتمد على الربط المتعدد).
فحوصات تسلسل الحروف
تسلسل الجيل التالي
ليس فقط عدد نسخ الكتب وتعليمات البناء هي المهمة، بل أيضًا تسلسل الحروف في الكتب والفصول نفسها. على سبيل المثال، إذا كان هناك خطأ إملائي في أحد الفصول أو إذا كانت هناك كلمة واحدة ناقصة من أحد تعليمات البناء، فغالبًا ما يكون هذا كافيًا لجعل تعليمات البناء غير قابلة للاستخدام. يتم إجراء مثل هذه الفحوصات بما يُسمى “تسلسل الجيل التالي” (NGS). يمكن لهذا التسلسل أن يقرأ ويقيم عددًا كبيرًا من الحروف في نفس الوقت. يتضمن ذلك فحوصات مثل تحليل الجينوم وتحليل الإكسوم والفحص المستهدف لجينات معينة. في تحليل الجينوم، تتم قراءة وتقييم جميع الكتب بما في ذلك الأسطر الفارغة والصفحات الفارغة. في تحليل الإكسوم يتم فقط تقييم الفصول، التي تحتوي بالفعل على تعليمات البناء. ولكن لا يتم تحليل الصفحات الفارغة والأسطر الفارغة والأماكن الأخرى في الكتب. في الفحص المستهدف لجينات معينة، يتم فقط تقييم الفصول، التي من المعروف أنها تحتوي على تعليمات بناء مهمة للمرض المشتبه به.
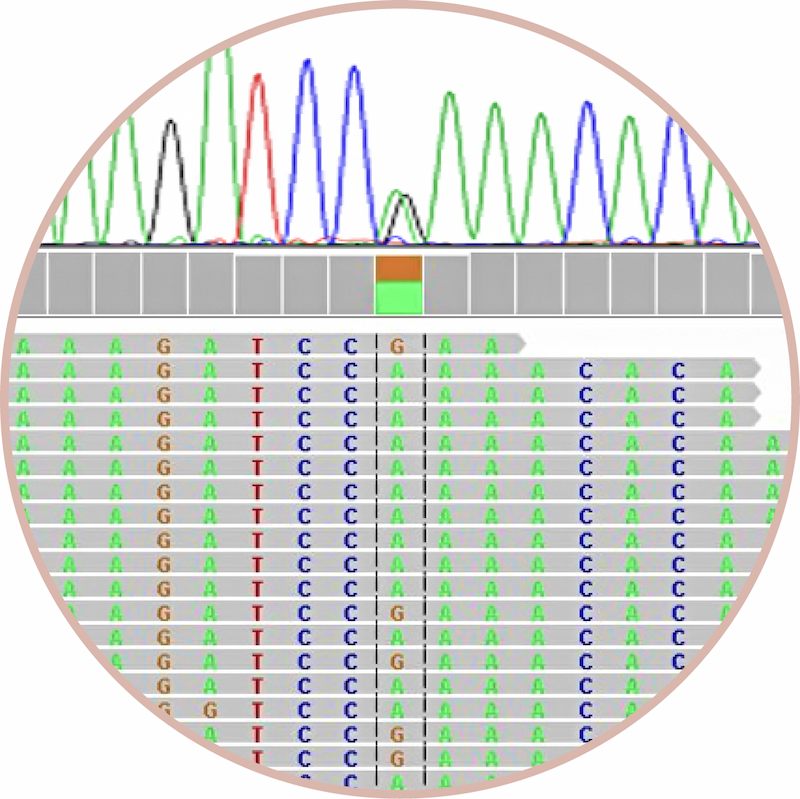
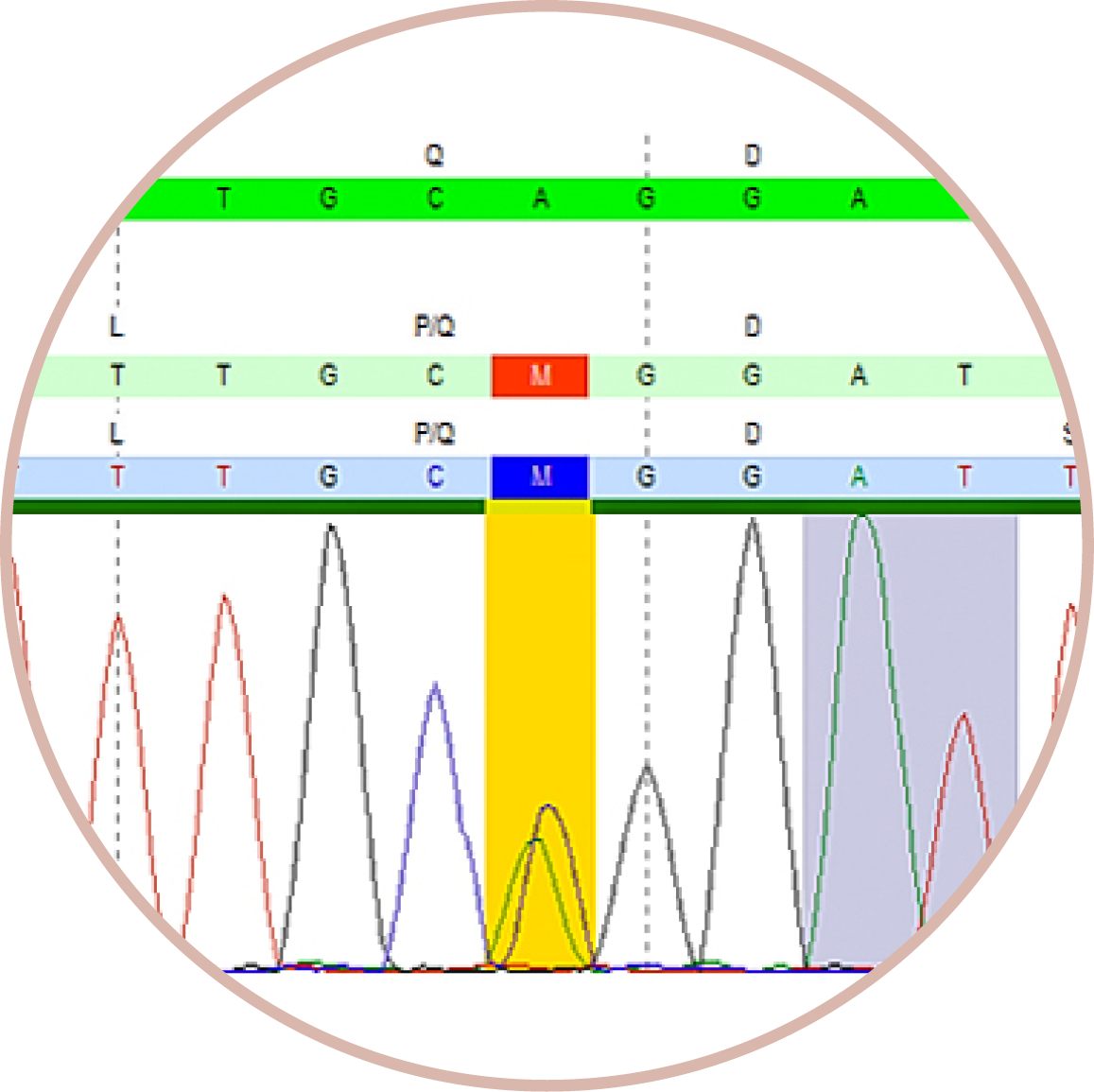
تسلسل “سانغر”
يمكنك أيضًا استخدام ما يُسمى بتسلسل “سانغر” لفحص ترتيب القواعد (“الأحرف في تعليمات البناء” من الفيديو) في مواضع فردية ومحاولة العثور على أخطاء أصغر وأكبر. ومع ذلك، لا يمكن فحص المادة الجينية بأكملها (= جميع الكتب)، ولكن فقط جزء صغير جدًا (مثل دليل البناء الفردي/فصل فردي من الكتاب).
كل طريقة فحص جيني لها قيود تقنية، وبالتالي فإن النتائج، التي يتم الحصول عليها، لا يمكن الاعتماد عليها بنسبة 100%. بالإضافة إلى ذلك، لا يمكن أن تستبعد الفحوصات الجينية جميع المخاطر الجينية. لذا فإن الفحص الجيني، الذي لا يتضمن أية أشياء ملفتة للنظر، لا يضمن أبدًا عدم وجود مرض وراثي في الأسرة أو الفرد.
فهم النتائج
تصنيف النتائج واليقين والشكوك.
يمكن أن تختلف نتائج الفحص. قبل الاختبار، يجب أن تتعامل مع ماهية النتائج ذات الصلة وماهية العواقب الشخصية والصحية والاجتماعية، التي قد تترتب على ذلك بالنسبة لك.
نتيجة غير ملفتة للنظر
هذا يعني أن الفحص لم يكشف عن أية أشياء ملفتة للنظر يمكن أن تفسر الأمراض. ومع ذلك، لا يستبعد هذا وجود مرض وراثي. لأنه في العديد من الأمراض لا تُعرف جميع الجينات المُسببة لها. على الرغم من أن طرق الفحص أصبحت أفضل وأكثر دقة، إلا أنها يمكن (كما هو الحال مع جميع الإجراءات التقنية) “التغاضي” عن بعض التغييرات. بالإضافة إلى ذلك، يجب على المرء دائمًا أن يضع في اعتباره أنه من غير الممكن أبدًا دراسة جميع الجينات أو التغييرات المحتملة، بل فقط تلك التي تتعلق بالمرض المعني. لذلك لا يمكن للاختبار غير الملفت للنظر أن يستبعد الأمراض الوراثية الأخرى.
دليل على حدوث طفرة أو تغير جيني آخر
إذا نجح الاختبار الجيني في تحديد سبب المرض الوراثي، يتم توضيح ذلك. في كثير من الحالات، يكون هذا بالفعل مصدر ارتياح؛ لأنه تم إجراء تشخيص ملموس حينئذ. ويختلف الأمر اختلافًا كبيرًا من مرض إلى آخر بشأن ما إذا كان العلاج ممكنًا وكيف يبدو ذلك. بمجرد معرفة الطفرة، يمكن عادة التنبؤ بدقة إلى حد ما بمدى احتمالية انتقال الطفرة أو المرض. بالإضافة إلى ذلك، يمكن الآن فحص أفراد الأسرة الآخرين على وجه التحديد من حيث نفس التغيير. وبذلك يمكن تحديد ما إذا كان من الممكن أن يحملوا أيضًا الطفرة وأن يكونوا ناقلين للطفرة أم لا.
نتيجة غير واضحة
في بعض الحالات، يتم العثور على تغييرات في المادة الجينية، والتي لا يُعرف عنها إلا القليل جدًا للتمكن من تقييم ما إذا كانت غير ضارة أو تسبب مرضًا. غالبًا ما يمكن إجراء تصنيف أكثر دقة بعد بضع سنوات. بالنسبة للعائلة، لا يوفر الدليل على مثل هذا التغيير أي معلومات إضافية للوهلة الأولى ويمكن أن يؤدي إلى عدم اليقين. هنا قد يكون من المفيد فحص أفراد أسرة آخرين من أجل التمكن من تقدير وتقييم التغيير الموجود بشكل أفضل.
المعلومات حول من في الأسرة لا يزال لديه هذا التغيير أو مريض تساعدنا في هذا التصنيف. الأمر هنا لا يتعلق بالعثور على “الجاني” المحتمل. بعبارة أبسط: إذا حدث هذا التغيير لدى شخص واحد فقط في العائلة، ترتفع احتمالية أن تكون الطفرة هي المسؤولة فعليًا عن المرض. إذا كان هناك أفراد آخرين في الأسرة يتمتعون بصحة جيدة ولديهم التغيير أيضًا، وخاصة الوالدين، فهذا ليس له أهمية.
الفئات/التصنيفات
يقسم علم الوراثة حاليًا التغييرات الموجودة إلى خمس فئات مختلفة، اعتمادًا على أهمية الطفرة فيما يتعلق بالأعراض أو المرض.
الفئة الأولى – تغيير حميد
نتيجة غير ملفتة للنظر: تغيير غير ضار في المادة الجينية
التفسير
التغيير ليس سبب المرض
الفئة الثانية – تغيير حميد محتمل
نتيجة غير ملفتة للنظر: تغيير غير ضار على الأرجح في المادة الجينية
التفسير
التغيير ليس سبب المرض على الأرجح
الفئة الثالثة – متغير ذو أهمية غير واضحة
نتيجة غير واضحة: أهمية التغيير غير واضحة
التفسير
قد يكون التغيير غير ضار أو قد يكون سبب المرض أيضًا – يلزم إجراء المزيد من الفحص أو البحث.
الفئة الرابعة – تغيير محتمل مسبب للمرض
نتيجة ملفتة للنظر: تغيير محتمل يسبب المرض في المادة الجينية
التفسير
ربما يكون التغيير هو سبب المرض. يمكن فحص أفراد الأسرة الآخرين من حيث هذا التغيير على وجه التحديد إذا رغبوا في ذلك.
الفئة الخامسة – تغيير مسبب للمرض
نتيجة ملفتة للنظر: تغيير في المادة الجينية يسبب المرض
التفسير
التغيير هو سبب المرض. يمكن فحص أفراد الأسرة الآخرين من حيث هذا التغيير على وجه التحديد إذا رغبوا في ذلك.